手動真空吸引法(MVA)とは
手動真空吸引法(MVAといいます)とは、プラスチックによる柔軟なカニューレを使用し、人工妊娠中絶や流産手術、子宮内膜採取等を行う手術法の一つです。
[日本におけるMVAの認可]
認証番号:227ADBZX00175000
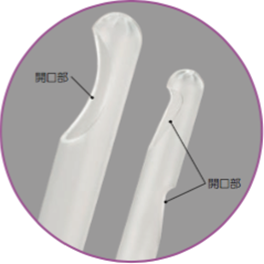
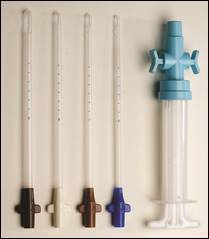
「Vorpal MVA システム」カタログより
2012年のWHO(世界保健機関)の勧告では、妊娠12週までの症例の場合、薬剤もしくは吸引法による人工妊娠中絶が推奨されています。日本においては、現在、経口の人工妊娠中絶薬は承認されておりません。
吸引法においては、MVAと、金属カニューレを用いた電動式の吸引法があります。日本では、2015年9月まで手動真空吸引の機器が厚生省から認可されていなかったため、金属のカニューレを用いた電動式の吸引法が普及しています。
しかしながら、2012年のWHOの勧告では、初期の人工妊娠中絶の吸引法として、プラスチックによる柔軟なカニューレを使用するMVAを推奨しています。
[2012年のWHOの勧告の原文と和訳の要点]
【出典】
World Health Organization, Department of Reproductive Health and Research: (2012). Safe abortion: technical and policy guidance for health systems. Second edition. WHO, 2003
【原文】
2.2.4 Surgical methods of abortion
2.2.4.1 Vacuum aspiration
The recommended surgical technique for abortion up to gestational age less than 15 weeks is vacuum aspiration (57). The high efficacy of vacuum aspiration has been well established in several randomized controlled trials. Complete abortion rates between 95% and 100% are reported (55, 56). Electric and manual vacuum technologies appear to be equally effective; however, the use of manual vacuum aspiration is associated with less pain in pregnancies under 9 weeks’ gestation and with more procedural difficulty over 9 weeks’ gestation (57). Vacuum aspiration under 14 weeks’ gestation is more effective and associated with fewer minor complications than medical abortion (56, 58).
Vacuum aspiration involves evacuation of the con- tents of the uterus through a plastic or metal cannula, attached to a vacuum source. Electric vacuum aspiration (EVA) employs an electric vacuum pump. With manual vacuum aspiration (MVA), the vacuum is created using a hand-held, hand-activated, plastic 60 ml aspirator (also called a syringe). Available aspirators accommodate different sizes of plastic cannula, ranging from 4 mm to 16 mm in diameter. For each procedure, the appropriately sized cannula should be chosen based on the gestational age and the amount of cervical dilatation present; generally, the diameter of the cannula corresponds to the gestational age in weeks. Some cannula and most aspirators are reusable after being cleaned and high-level disinfected or sterilized. Foot-operated mechanical pumps are also available.
Depending on the duration of pregnancy, abortion with vacuum aspiration takes from 3 to 10 minutes to complete and can be performed on an outpatient basis, using analgesics and/or local anesthesia. The completion of abortion is verified by examination of the aspirated tissue. In very early pregnancy, the cannula may be inserted without prior dilatation of the cervix. Usually, however, dilatation using mechanical or osmotic dilators, or pharmacological agents such as misoprostol or mifepristone, is required before insertion of the cannula (see Section 2.2.1). Generally, vacuum-aspiration procedures can be safely completed without intrauterine use of curettes or other instruments. No data suggest that use of curettage after vacuum aspiration decreases the risk of retained products (59).
Most women who have a first-trimester abortion with local anesthesia feel well enough to leave the health-care facility after observation for about 30 minutes in a recovery room. Longer recovery periods are generally needed for abortions performed later in pregnancy and when sedation or general anesthesia has been used.
Vacuum aspiration is a very safe procedure. A study of 170 000 first-trimester abortions conducted in New York City by vacuum aspiration reported that less than 0.1% of the women experienced serious complications requiring hospitalization (60). Though rare, complications with vacuum aspiration can include pelvic infection, excessive bleeding, cervical injury, incomplete evacuation, uterine perforation, anesthetic complications and ongoing pregnancy (1, 2). Abdominal cramping and menstrual-like bleeding occur with any abortion procedure.
2.2.4.2 Dilatation and curettage
D&C involves dilating the cervix with mechanical dilators or pharmacological agents and using sharp metal curettes to scrape the walls of the uterus.
D&C is less safe than vacuum aspiration (61) and considerably more painful for women (62). Therefore, vacuum aspiration should replace D&C. The rates
of major complications of D&C are two to three times higher than those of vacuum aspiration (3). Randomized controlled trials comparing D&C with vacuum aspiration found that, for up to 10 weeks since the LMP, vacuum aspiration is quicker and associated with less blood loss than D&C (63, 64).
Where it is still practiced, all possible efforts should be made to replace D&C with vacuum aspiration, to improve the safety and quality of care for women. Where no abortion services are currently offered, vacuum aspiration should be introduced rather than D&C. At sites where vacuum aspiration has yet to be introduced, managers must ensure that proper pain- management protocols are followed, and that D&C procedures are performed by well-trained staff under adequate supervision.
【邦訳】
1.妊娠15週までの人工妊娠中絶に推奨される外科的中絶法は吸引法である。
2.吸引法には電動式と手動式(MVA)があり、どちらの方法も完全中絶率は95~100%で、有効性に差はみられない。
3.MVAでは妊娠9週未満で疼痛が相対的に少ないが、9週を越えると手技的に難しくなる。
4.妊娠14週未満の吸引法は、薬剤を用いる中絶よりも有効で合併症が軽く、少ない。
5.MVAでは、容量60mLのプラスチック製吸引器(シリンジともよばれる)で真空状態を作り出す。カニューレはプラスチック製で直径4~16mmのサイズがある。妊娠期間および子宮頸部拡張度に基づいて適切なサイズのカニューレを選択する。
6.吸引法による手術時間は妊娠期間に応じ3~10分である。鎮痛薬および/または局所麻酔を使用すれば外来での実施が可能である。
7.初期の妊娠では、子宮頸部を事前に拡張することがなくカニューレを挿入できる場合があるが、通常はカニューレの挿入前に拡張器、浸透性拡張剤、またはミソプロストールやmifepristoneなどの薬剤を利用した拡張が必要である。
8.一般的に、吸引法はキュレットやその他の器具を使用しなくとも安全に実施することができる。吸引後の追加の掻爬が受胎産物の残留リスクを減らすデータない。
9.局所麻酔(傍頸管ブロック)で行われた初期の吸引法による人工妊娠中絶は、回復室で30分程度の観察を行えば帰宅できるまでに回復する。一般に、妊娠期間が長いほど回復に時間がかかり、鎮静薬や全身麻酔を使用した場合も長い回復時間を要する。
10.吸引法による初期人工妊娠中絶17万例の調査では、入院を要する重篤な合併症の発現は0.1%に満たなかった。稀に吸引法の合併症として、骨盤内感染症、大量出血、子宮頸管損傷、内容遺残、子宮穿孔、麻酔に伴う合併症および妊娠継続が起こりうる。
MVAは、すでに世界100カ国以上で使用されており、私は日本では、吸引法の概念が世界と異なっている可能性があると考えています。
当院でのMVAの約30年にわたる使用経験については、2015年11月に論文で発表しました。
[産科と婦人科 Vol.82 No.11]
その論文の中で書いたMVAの利点について、以下に示します。
[MVAの利点]
◆通常キュレットを使用しないため子宮内膜の損傷が最小限
◆金属製カニューレでないため子宮穿孔のリスクが少なく、帝王切開の既往のある症例も安全に施行できる可能性がある
◆妊娠4~5週の胎嚢が数mmの症例でもほぼ遺残なく行える
◆胎盤鉗子が挿入困難な強度の子宮前屈や後屈の症例や子宮奇形、子宮筋腫の症例にも適応しうる
◆原則的にラミナリアの挿入なしで手術を行える
◆カニューレが柔軟であるため、子宮壁に対して一定以上の力が加わらない(力のかけ方に個人差が出ない)
◆習慣性流産などで手術が繰り返される症例でも子宮内膜を傷つけるリスクが軽減できる
◆流産時の染色体検査で十分な絨毛組織が必要な場合に、確実に清潔環境で検体を回収できる
◆子宮内膜の全面採取にも使用できる。金属カテーテルによる採取では、吸引びんとチューブに検体が残り、回収が困難であるが、MVAではカニューレにシリンジが直接つながっているため、検体のほぼすべてを回収することが可能
◆プラスチック製カニューレのため、痛みが少なく、麻酔量を減らせる可能性がある
また、2014年にカナダで発表された論文では、掻爬法または吸引法に掻爬法を行っていた流産手術の症例にのみアシャーマン症候群が認められ、MVAまたは中絶薬による流産処置では見られなかったと報告しています。
[アシャーマン症候群の定義:用語集から抜粋]
【出典】
産科婦人科用語集・用語解説集 改訂第3版 日本産科婦人科学会編
【Asherman(アシャーマン)症候群】 ←子宮腔癒着[症]
分娩あるいは流産後に行った過度の掻爬術によって、子宮内膜の欠損が起こり、子宮腔の外傷性癒着を来したための症候群であり、一般には無月経、過少月経、不妊症となる。分娩後や流産後は卵巣機能が十分に回復していないため、内膜の再生も不良であり、種々の程度や範囲に癒着を起こしやすい。子宮鏡や子宮卵管造影法によって、これが確認される。組織学的には内膜の萎縮像を認める。
[論文のアブストラクト原文とその和訳]
【原文】
Abstract
Objective: To investigate the noted cluster of cases of Asherman’s syndrome in an 18-month period at an Early Pregnancy Assessment Centre at a tertiary care institution.
Methods: A practice audit was performed involving (a) a detailed chart review of the six index cases; and (b) compilation of treatment choices for all new patient referrals in the same 18-month time frame from July 2011 to December 2012. Diagnosis of Asherman’s syndrome was made with a combination of clinical menstrual symptoms and hysteroscopic diagnosis of intrauterine adhesions.
Results: Of 1580 new patient referrals, 884 chose one of four forms of active management for early pregnancy failure.
Six women (6/844, 0.7%) were subsequently found to have Asherman’s syndrome. All six women (100%) underwent sharp curettage, and three (50%) had repeat curettage performed. No cases of Asherman’s were reported following manual vacuum aspiration (0/191) or medical management with misoprostol (0/210).
Conclusion: Asherman’s syndrome remains a risk for those undergoing dilatation and curettage for management of spontaneous abortion and should be an important component of the informed consent for this procedure. Both sharp and repeated curettage remain important risk factors and should be employed judiciously. The evaluation of the common risk factors associated with these cases could target changes in practice.
【邦訳】
要旨
目的:三次医療施設の早期妊娠診断センター(Early Pregnancy Assessment Centre)において、18ヶ月の間にアシャーマン症候群が判明した患者群について調査を行う。
方法:(a)6例の初発症例の詳細なカルテ情報および (b) 初発症例と同時期の18ヶ月(2011年7月~2012年12月)における全ての新規紹介患者の治療選択を集積し、監査を実施した。アシャーマン症候群の診断は、臨床的月経症状と子宮鏡による子宮内腔癒着の診断を組み合わせて行った。
結果:1580例の新規紹介患者のうち、884例が妊娠初期の流産に対する4種類の積極的治療から一つを選択した。このうち6例(6/844、0.7%)がアシャーマン症候群と診断された。6例すべて(100%)が鋭匙による掻爬術(以下、鋭匙掻爬術)を経験しており、3例(50%)は複数回の掻爬術を経験していた。手動真空吸引後(0/191)あるいはミソプロストールによる薬物療法後(0/210)にアシャーマン症候群と報告された例はなかった。
結論:自然流産の処置として頸管拡張掻爬術を行った患者にはアシャーマン症候群のリスクがあり、この処置の実施の際にインフォームドコンセントに含まれるべき重要な要素である。鋭匙掻爬術と複数回の掻爬術実施は、いずれも重大なリスク因子となる可能性があり、慎重に行われるべきである。これらの症例に関連する一般的なリスク評価によって治療が替わる可能性がある。
この論文では、アシャーマン症候群の発生頻度は、経口の人工妊娠中絶薬とMVAでは0%と報告しています。
経口の人工妊娠中絶薬が日本で認可されていない現状を考えると、次回妊娠を希望する方にはMVAはとても有効な手枝であると考えます。
また、MVAでは局所麻酔(傍頸管ブロック)による手術も可能です。WHOでも全身麻酔は一般的な麻酔として推奨していないことから、局所麻酔を勧めています。
当院では、MVAを局所麻酔(傍頸管ブロック)でも実施していますので、手術中に起きていたい方、また術後早期に(30分ないし60分)帰宅をご希望の方は、お申し出ください。

